放射線治療の原理
放射線治療はどのようにがん細胞を壊すのか?
放射線が体に影響を与えることはよくご存じかと思います。ではどのように放射線が人間に対して影響を与えるのか見ていきましょう。
人間を含めて全ての物質は原子よりできています。それでは原子はいつ誕生したのでしょうか?ビッグバン理論によると今から約137憶年前に起こった爆発により宇宙は始まりました。宇宙が膨張し温度が約3000度まで低下したビッグバンから約38万年経たころ陽子と電子が結びついて水素原子が誕生したと考えられています。それまでは電子の運動エネルギーが大きくて、自由に飛び回っていました。つまり電子というのは、高いエネルギーを持つと原子を飛び出していく性質をもちます。
放射線は高いエネルギーを持っており、原子の近くを通過すると電子にエネルギーを与え、高いエネルギーを持つことになった電子は原子から離れていきます。これを放射線の電離作用といい、電子を失った不安定で反応性の高いフリーラジカルを作り出します。このフリーラジカルは1Gy(グレイ)の放射線で1つの細胞の中に約10万個発生するといわれています。
このフリーラジカルは非特異的な反応をするため、多くの生体内分子を壊します。特に遺伝情報をもつデオキシリボ核酸(DNA)の2重鎖切断は染色体の欠失や変異を引き起こすため細胞にとって最も影響の大きい損傷であり、1Gyの放射線により1つの細胞の中に20-40個の2重鎖切断が発生するといわれています。これらは物理現象であり、正常な細胞にもがん細胞にもおきます。もちろん細胞にはDNA損傷を見張りまた修復するタンパク質をもっており修復を試みます。修復できると生き残り、修復に失敗すると細胞は生き残れないことになります。放射線の損傷は放射線量に比例しますので、放射線治療の目標は、いかに放射線をがん細胞に集中させて、周囲の正常細胞の放射線量を少なくできるかということになります。
放射線治療の投与量はどのように決まるのか?
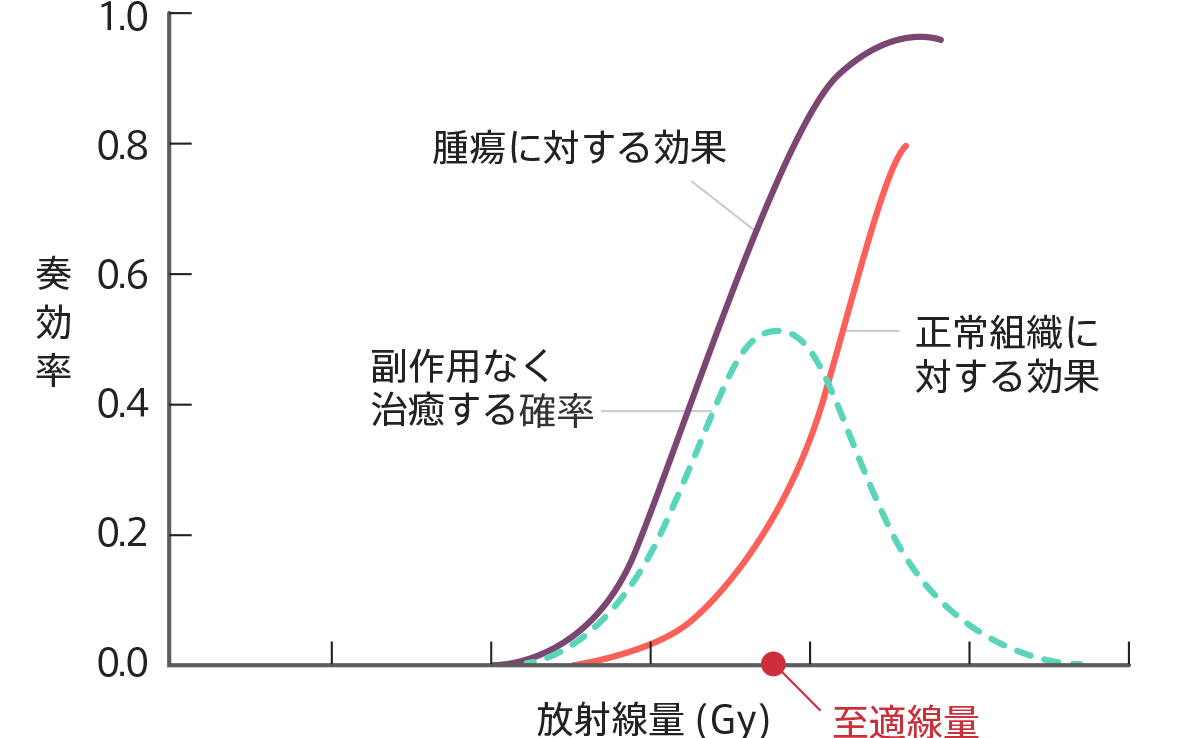
では、実際に放射線治療をおこなう場合にはどのぐらいの放射線をおこなうのが良いのでしょうか?図1をご覧ください。がんに放射線を多く照射すればするほどがんを制御できる確率は大きくなります。一方正常細胞も多く照射されればされるほど有害事象の発生する確率が大きくなります。点線のグラフは有害事象を発生することなくがんを制御する確率となります。つまり、放射線量は多すぎても少なすぎてもよろしくなく、このグラフの確率が最も高いところが実際に治療をおこなう放射線量(至適線量)となります。
放射線治療にはどのような方法があるのか?
さて、それではがんに放射線を集中させる方法にはどのようなものがあるのでしょうか?放射線治療は一般的に2つの方法に分けることができます。内部照射(小線源治療)と外部照射です。
内部照射
内部照射とは、放射線を発生する物質(放射性同位元素)をがんの近くにおいて体の中から放射線を照射するものです。
具体例で見ていきましょう。図2をご覧ください。金粒子です。ゴマ粒ぐらいの大きさの金です。もちろん通常の金は放射線を発生しません。原子炉の中に金粒子を入れると熱中性子と反応して放射線を発生する金粒子になります。日本アイソトープ協会に注文すると送られてきます。
局所麻酔をおこない、刺入器(図3)をもちいてこの金粒子を患者さまのがんの中に刺入します(図4)。約1週間この金粒子から放射線(ガンマ線)が発生し、細胞にDNAの2重鎖切断をおこします。

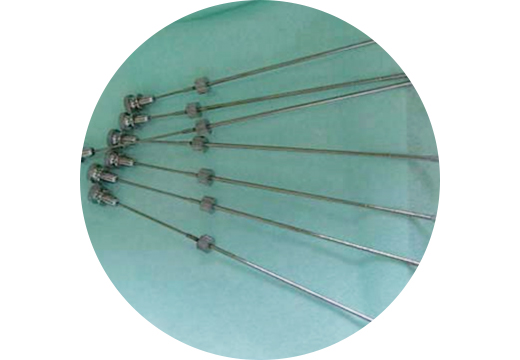
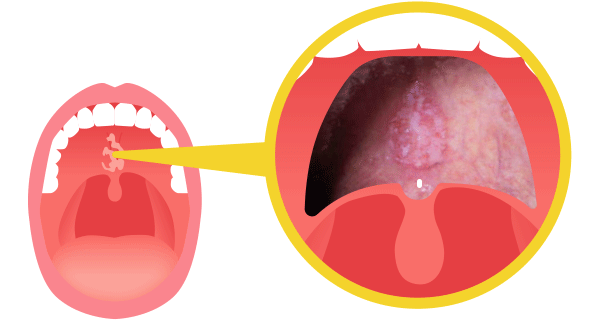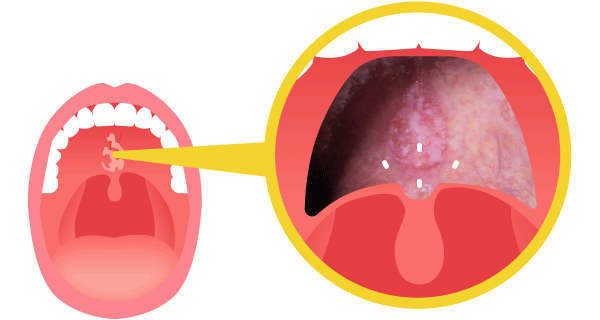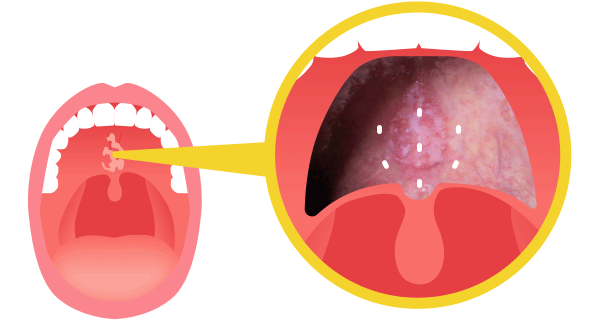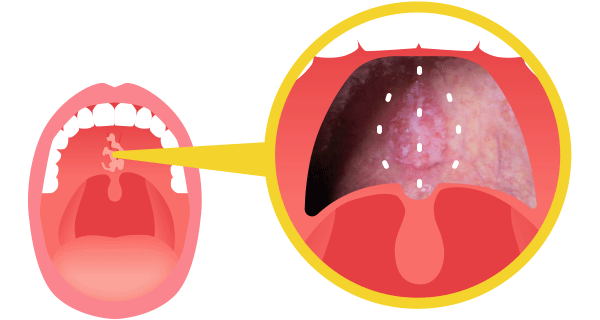
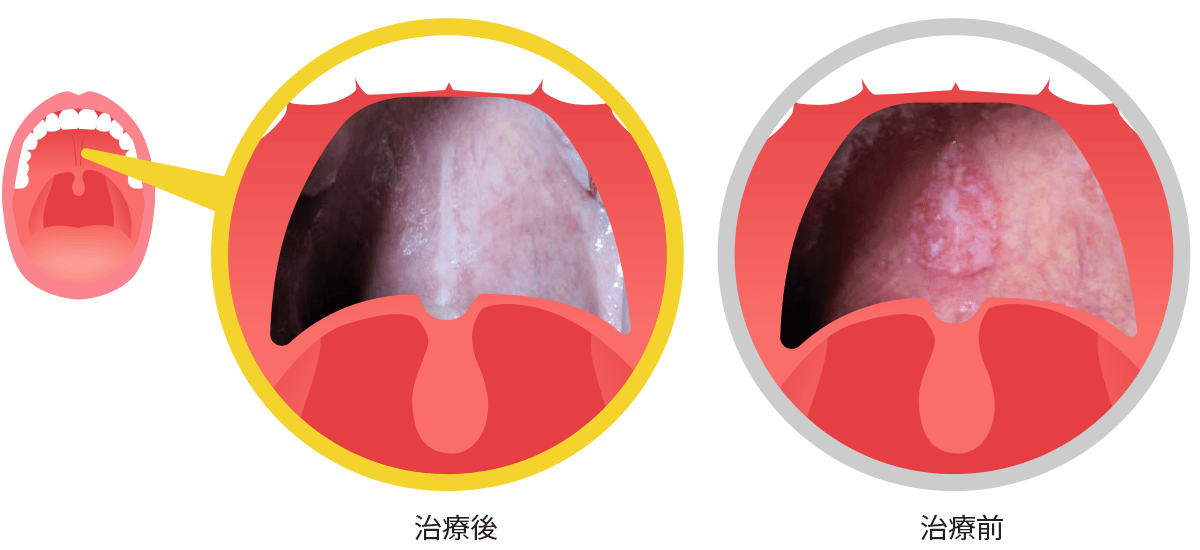
図5は急性炎症の粘膜炎です。金粒子を植え込んだ周囲のみ炎症が発生していることがわかります。
この炎症は細胞損傷の修復過程であり、正常な生体反応です。この生体反応が植え込んだ金粒子のまわりだけ発生、つまりDNA損傷が金粒子の周囲だけに発生している(がんの周囲のみに放射線が集中している)ことがわかるかと思います。この内部照射という方法は放射線をがんに集中させる方法の一つとして理想的な方法です。欠点は、放射性同位元素をがんの近くに持ってくる必要がありがんの部位によってはおこなえないこと、麻酔を必要とするなど侵襲的である点です。
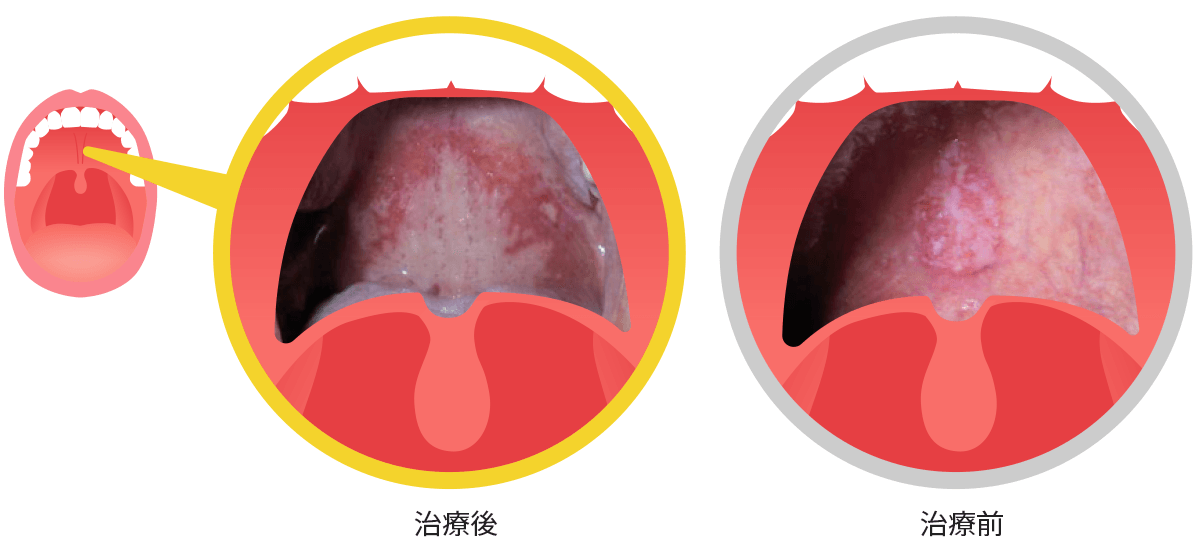
図6は急性炎症が消退したあとの写真です。がん細胞はDNAの傷を修復できずに消滅し、正常細胞はDNAの傷を修復して生存しているのがわかるかと思います。
外部照射
一方、内部照射がおこなえない部位のがんにおこなうのが外部照射です。
図7をご覧ください。声帯のがんです。このように手が届かない部位では内部照射はできません。通常リニアックという機械をもちいて外部照射をおこないます。体の外部から放射線を照射するため麻酔も必要なく、がんの部位にも関係なく照射することができます。一方体の外部から放射線を照射するため、がん周囲のみでなく放射線が体に入った部位からがんまでの通り道(正常細胞)にも広く放射線が照射されていることがわかるかと思います(図8)。このがんへの線量集中性が悪いことが外部照射の欠点となります。これらはガンマ線やX線の物理的性質によります。
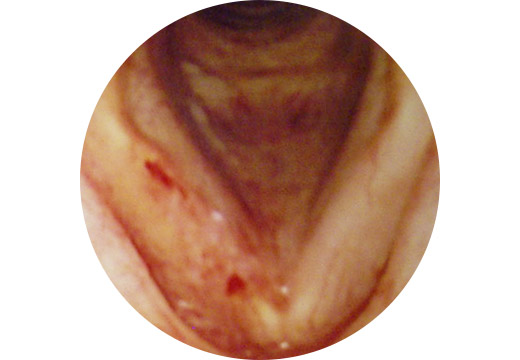
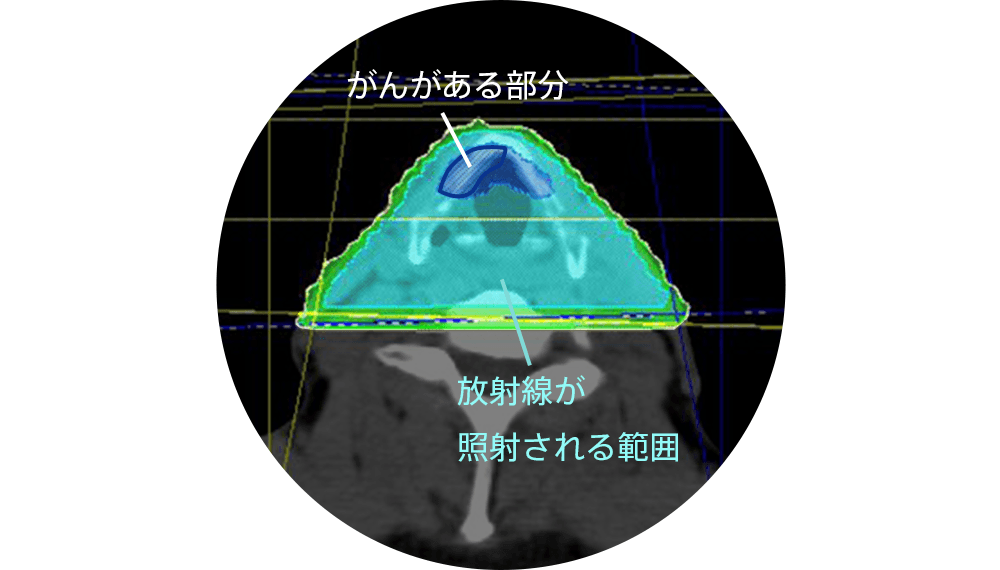
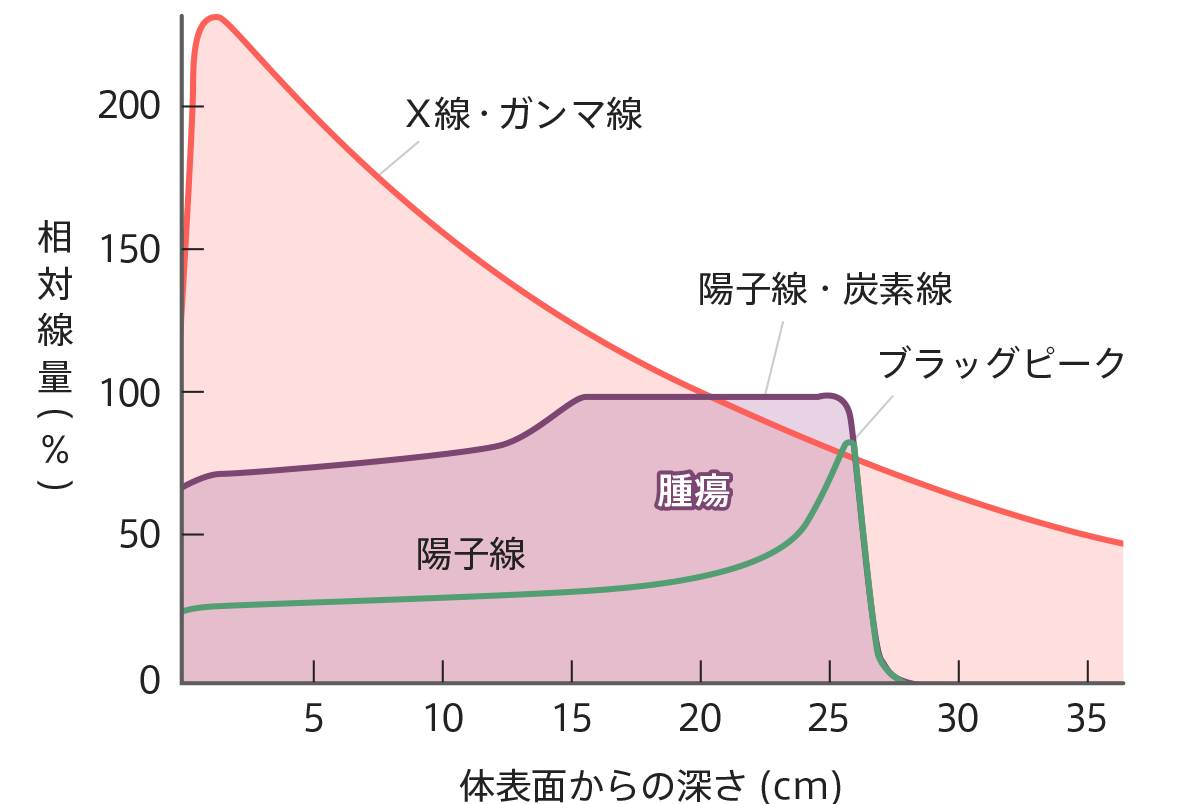
図9をご覧ください。様々な種類の放射線の物理的性質を表したグラフです。X線やガンマ線は、放射線の近くで最もエネルギーを電子に与える性質をもっています。よって、内部照射では、がんの周りから放射線を照射しますので、がんに放射線を集中させることができます。一方外部照射では、正常部位を通過して体の深部にあるがんに到達するため通り道の正常部分の方が放射線を多く照射され、がんに放射線を集中させることができません。これがX線が外部照射に向かない理由です。近年、陽子線や炭素線が注目されているのは、陽子線や炭素線は外部照射でありながら、通り道の正常部分ではほとんどエネルギーを電子に与えず、がんのところでエネルギーを与える物理的性質(ブラッグ・ピーク)をもっていることです。図9をみると、ガンマ線と陽子線や炭素線のグラフが対称性になっていることがわかるかと思います。つまり陽子線や炭素線の外部照射は、外部照射である利点(麻酔が必要なく非侵襲性、どの部位でもおこなえる)を保持しながら腫瘍内部で投与線量が最も高くなる内部照射(小線源治療)と同じような線量分布が得られることです。外部照射でありながら、がんへの線量集中性にすぐれると言い換えることができるかと思います。